Zaburzenia równowagi u seniorów: które schorzenia neurologiczne, kardiologiczne i jakie leki sprawiają, że upadki są codziennym zagrożeniem?
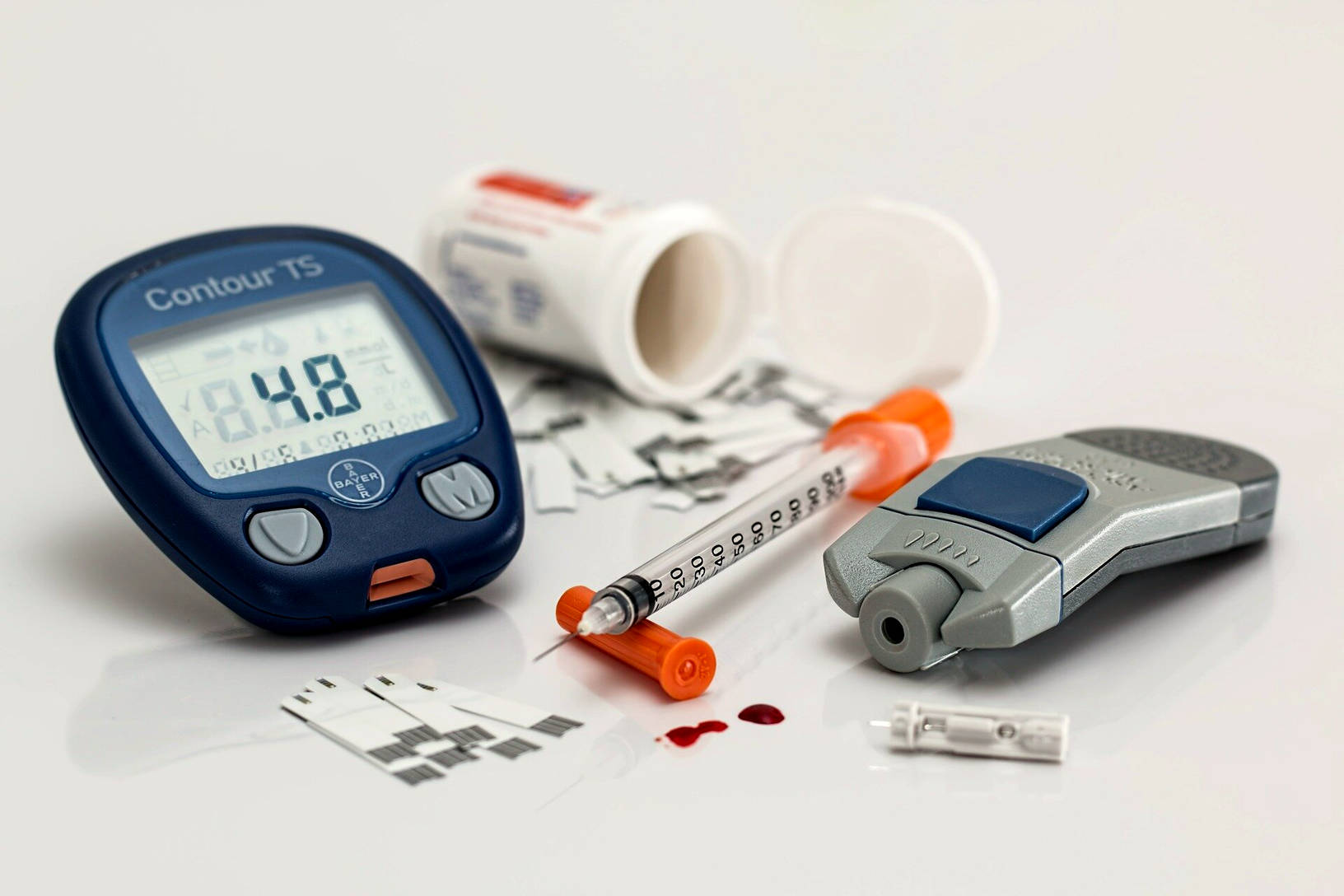
Seniorzy tracą równowagę z powodu osłabienia mięśni, pogorszenia wzroku, słuchu i układu przedsionkowego. Ryzyko upadków zwiększają schorzenia: nadciśnienie, cukrzyca, choroba Parkinsona, artroza, osteoporoza oraz leki: benzodiazepiny, antydepresanty, beta-blokery i moczopędne powodujące zawroty głowy oraz senność.
Zaburzenia równowagi u seniorów stanowią poważne wyzwanie, czyniąc upadki codziennym zagrożeniem dla zdrowia i samodzielności osób starszych. Te problemy wynikają często z schorzeń neurologicznych, np. choroba Parkinsona, gdzie drżenie i sztywność mięśni zakłócają koordynację ruchową. Udar mózgu może uszkodzić centra równoważne w mózgu, prowadząc do chronicznej niestabilności. Neuropatia obwodowa, częsta u diabetyków, osłabia czucie w stopach, co potęguje ryzyko potknięć. Z kolei schorzenia kardiologiczne, na przykład arytmie serca, powodują nagłe spadki ciśnienia krwi i hipotensję ortostatyczną po zmianie pozycji ciała. Niewydolność serca osłabia krążenie, wywołując zawroty głowy w czasie chodzenia. Wiele leków nasila te dolegliwości – diuretyki obniżają ciśnienie zbyt gwałtownie, a benzodiazepiny wywołują senność. Czy zdajesz sobie sprawę, jak często codzienne farmakoterapia zwiększa podatność na upadki?
Które schorzenia neurologiczne i kardiologiczne najczęściej powodują zaburzenia równowagi u seniorów?
W neurologii dominują łagodne napadowe położeniowe zawroty głowy (BPPV), gdzie kryształki w uchu wewnętrznym zaburzają sygnały równoważne (dotyczy to wielu seniorów po urazach głowy). Stwardnienie rozsiane uszkadza nerwowe ścieżki przewodzące, powodując ataksję – chwiejny chód przypominający nietrzeźwość. Choroba Alzheimera pogarsza orientację przestrzenną, łącząc zaburzenia poznawcze z motorycznymi. Po stronie kardiologicznej, migotanie przedsionków prowokuje embolie i chwilowe niedotlenienie mózgu, co objawia się zawrotami. Zespół kręgowo-podstawny (zawał w pniu mózgu) paraliżuje mięśnie posturalne. Te patologie tworzą splot przyczyn, gdzie neurologiczne deficyty spotykają się z kardiologicznymi nieregularnościami rytmu serca:
Główne leki zwiększające ryzyko upadków u seniorów:

- Diuretyki (np. furosemid) – powodują odwodnienie i gwałtowne spadki ciśnienia.
- Beta-blokery (np. metoprolol) – spowalniają tętno, nasilając zmęczenie mięśni.
- Benzodiazepiny (np. diazepam) – indukują senność i wolniejsze reakcje.
- Leki hipotensyjne (np. amlodypina) – prowokują hipotensję ortostatyczną.
- Antydepresanty trójpierścieniowe – zaburzają autonomiczny układ nerwowy.
- Leki przeciwpsychotyczne (np. haloperidol) – osłabiają napięcie mięśniowe.
- Opioidy – powodują zawroty i osłabienie kończyn dolnych.
- Antyhistaminiki starszej generacji – blokują acetylocholinę, co dezorientuje.
Leki te, stosowane w polipragmazji (wielolekowości), kumulują efekty uboczne, szczególnie u osób z zaburzeniami równowagi u seniorów. Polyfarmakoterapia wymaga częstej rewizji przez geriatrę. Jak uniknąć tych pułapek? Zmiana pozycji powinna być powolna, z przerwami na stabilizację. Ćwiczenia proprioceptywne wzmacniają receptory posturalne. Suplementacja witaminy D wspiera stabilność szkieletu, zapobiegając osteoporozie po upadkach. Wczesna diagnostyka, w tym testy Romberga czy próby Dix-Hallpike, pozwala interweniować bardzo dokładnie. „Upadki nie są nieuniknione – to sygnał do działania” – podkreśla wielu neurologów. Terapie vestibularne przywracają równowagę w BPPV poprzez manewry reposycjonujące. Kardiolog monitoruje EKG, by wyeliminować arytmie. Indywidualny plan farmakologiczny zmniejsza ryzyka: częste przeglądy lekarskie są podstawą. (np. co kwartał). Suplementy potasu równoważą diuretyki, ale tylko pod kontrolą. Fizjoterapia z platformami wibracyjnymi poprawia propriocepcję. Czy częste badania równowagi mogą uratować niezależność seniora?
Schorzenia neurologiczne – ukryty wróg stabilności
Choroba Parkinsona to jedna z najczęstszych przyczyn neurologicznych zaburzeń równowagi u seniorów, gdzie drżenie i sztywność mięśni uniemożliwiają precyzyjne ruchy. Zwyrodnieniowe zmiany w móżdżku lub rdzeniu kręgowym, jak w przypadku ataksji, powodują zaburzenia koordynacji, co objawia się chwiejnym chodem. Udar mózgu, dotykający nawet 15% osób starszych, niszczy centra odpowiedzialne za propriocepcję, czyli czucie głębokie. Neuropatia obwodowa, często wynikająca z cukrzycy, osłabia sygnały nerwowe z kończyn dolnych. Te schorzenia wymagają wczesnej diagnostyki, np. za pomocą testu Romberga, by zapobiec progresji.
Kardiologiczne pułapki dla równowagi

Nagłe spadki ciśnienia krwi, znane jako niedociśnienie ortostatyczne, występują u 20-30% osób po 70. roku życia i prowokują zawroty głowy przy wstawaniu. Arytmie serca, takie jak migotanie przedsionków, zakłócają dopływ tlenu do mózgu, co objawia się krótkotrwałymi zanikami równowagi. Przewlekła niewydolność serca osłabia krążenie, prowadząc do zmęczenia mięśni posturalnych. Badania wskazują, że u pacjentów z nadciśnieniem tętniczym ryzyko upadków wzrasta o 40%. Częste EKG i holtery ciśnieniowe pomagają w identyfikacji tych zagrożeń.

Osłabienie aparatu ruchu zaczyna się od zwyrodnień stawów kolanowych i biodrowych, gdzie artroza ogranicza ruchomość o ponad 50% w zaawansowanych stadiach. Osteoporoza sprawia, że kości są kruche, a upadek kończy się złamaniami szyjki kości udowej – rocznie w UE ponad 600 tys. takich przypadków u seniorów. Sarkopenia, czyli utrata masy mięśniowej, dotyka 25% osób powyżej 80. roku życia, osłabiając stabilizujące mięśnie core. Ćwiczenia proprioceptywne na platformach balansujących mogą poprawić koordynację, ale wymagają nadzoru fizjoterapeuty. Te zmiany często nakładają się, tworząc błędne koło niestabilności.
⚠️ Leki zwiększające ryzyko upadków u seniorów to poważny problem geriatryczny, dotykający milionów osób starszych na świecie.
Według danych Polskiego Towarzystwa Gerontologicznego, nawet 30% upadków u osób po 65. roku życia wiąże się z polyfarmakoterapią. Seniorzy często przyjmują parę preparatów równocześnie, co potęguje efekty uboczne takie jak zawroty głowy czy zaburzenia równowagi. 💊

Najgroźniejsze grupy leków dla równowagi seniorów
Wśród preparatów zwiększających ryzyko upadków dominują te wpływające na ośrodkowy układ nerwowy oraz ciśnienie krwi. Benzodiazepiny, stosowane na bezsenność i lęki, powodują sedację i spowolnienie reakcji. Opiatowe leki przeciwbólowe osłabiają koordynację mięśniową. Antydepresanty trójpierścieniowe, jak amitryptylinaindukują ortostatyczną hipotensję.

Najczęstsze leki zwiększające ryzyko upadków u seniorów obejmują:
- Benzodiazepiny (np. diazepam, lorazepam) – senność i dezorientacja.
- Opiopaty (np. kodeina, tramadol) – zawroty i osłabienie mięśni.
- Antydepresanty trójpierścieniowe (np. amitryptylina) – suchość w ustach i hipotensja.
- Diuretyki pętlowe (np. furosemid): odwodnienie i elektrolitowe zaburzenia.
- Antyhistaminowe I generacji (np. difenhydramina) – splątanie i spadek koncentracji.
- Leki hipotensyjne (np. amlodypina w wysokich dawkach) – nagłe spadki ciśnienia.
Jak rozpoznać wczesne objawy skutków ubocznych?
Rozpoznanie skutków ubocznych leków u seniorów wymaga uwagi na subtelne sygnały. Często pierwszym objawem jest hipotensja ortostatyczna, gdy senior czuje się słabo po wstaniu z łóżka. Inne symptomy to niepewny chód, częste potknięcia czy nadmierna senność w dzień. Monitoruj zmiany w apetycie lub suchość w ustach, wskazujące na antycholineryczne działanie. Lekarz powinien ocenić interakcje, np. dobranie benzodiazepin z opioidami potęguje ryzyko o 50%, jak podaje badanie BMJ.
| Lek | Główny skutek uboczny | Objaw do obserwacji | Ryzyko upadku |
|---|---|---|---|
| Benzodiazepiny | Sedacja | Zawroty głowy | Wysokie |
| Opioidy | Osłabienie mięśni | Niepewny krok | Wysokie |
| Diuretyki | Odwodnienie | Słabość nóg | Średnie |
| Antydepresanty TCAs | Hipotensja | Omotanie | Wysokie |
Częste przeglądy farmakoterapii przez geriatrę minimalizują te zagrożenia.

Leki nasenne i przeciwlękowe mogą powodować zawroty głowy i utratę równowagi u osób po 65. roku życia, co potwierdzają liczne badania geriatryczne. W grupie seniorów te preparaty, takie jak benzodiazepiny czy Z-hipnotyki, zwiększają ryzyko upadków nawet o 50-70 procent, według informacji Amerykańskiego Towarzystwa Geriatrycznego. Szczególnie niebezpieczne są one ze względu na wolniejszy metabolizm u osób starszych, co przedłuża działanie substancji czynnych. Zawroty głowy objawiają się nagłymi wirowaniami otoczenia, a utrata równowagi prowadzi do potknięć w czasie wstawania z łóżka lub chodzenia po zmroku.
Jak benzodiazepiny wpływają na koordynację ruchową u seniorów?
Benzodiazepiny, np. diazepam czy lorazepam, działają uspokajająco na ośrodkowy układ nerwowy, hamując przekaźnictwo GABA. U osób po 65. roku życia ich półokres wydłuża się dwu- lub trzykrotnie z powodu spadku funkcji wątroby i nerek, co nasila senność i zaburzenia propriocepcji. Badanie opublikowane w „Journal of the American Geriatrics Society” wykazało, że częste stosowanie tych leków podnosi częstość upadków o 1,5 raza w porównaniu do grupy kontrolnej. Praktycznie znaczy to, że seniorzy przyjmujący je wieczorem budzą się z osłabioną równowagą następnego dnia, co jest szczególnie ryzykowne w łazienkach czy na schodach.
Z-hipnotyki a nagłe spadki ciśnienia i vertigo
Leki nasenne z grupy Z-hipnotyków, takie jak zolpidem (Stilnox) czy zopiklon, choć krótszego działania, nadal prowokują zawroty głowy u seniorów poprzez blokadę receptorów NMDA w mózgu. Europejska Agencja Leków ostrzega, że u pacjentów powyżej 65 lat dawki powinny być zredukowane o połowę, bo inaczej dochodzi do ortostatycznego spadku ciśnienia krwi po wstaniu. W polskim badaniu z 2022 roku na próbie 1200 osób starszych zaobserwowano, że 28 procent użytkowników tych środków doświadczyło epizodów vertigo trwających ponad 30 minut. Mechanizm ten łączy się z zaburzeniami błędnika, gdzie lek nasila naturalny spadek kompensacji posturalnej w starszym wieku.
Alternatywy bez farmakologii, jak terapia behawioralna bezsenności (CBT-I), redukują potrzebę leków o 40 procent według metaanaliz Cochrane. W geriatrii poleca się monitorowanie skutków ubocznych za pomocą skal jak Tinetti Test równowagi, by szybko wychwycić problemy. Preparaty przeciwlękowe starszej generacji, np. buspiron, wykazują mniejsze ryzyko zaburzeń motorycznych niż klasyczne benzodiazepiny.







 Zrozumieć swoje dolegliwości i schorzenia,
Zrozumieć swoje dolegliwości i schorzenia, Poznać skuteczne metody rehabilitacji i ćwiczeń,
Poznać skuteczne metody rehabilitacji i ćwiczeń, Wdrożyć zdrowe nawyki na co dzień,
Wdrożyć zdrowe nawyki na co dzień, Wrócić do sprawności po urazach, operacjach i chorobach.
Wrócić do sprawności po urazach, operacjach i chorobach.